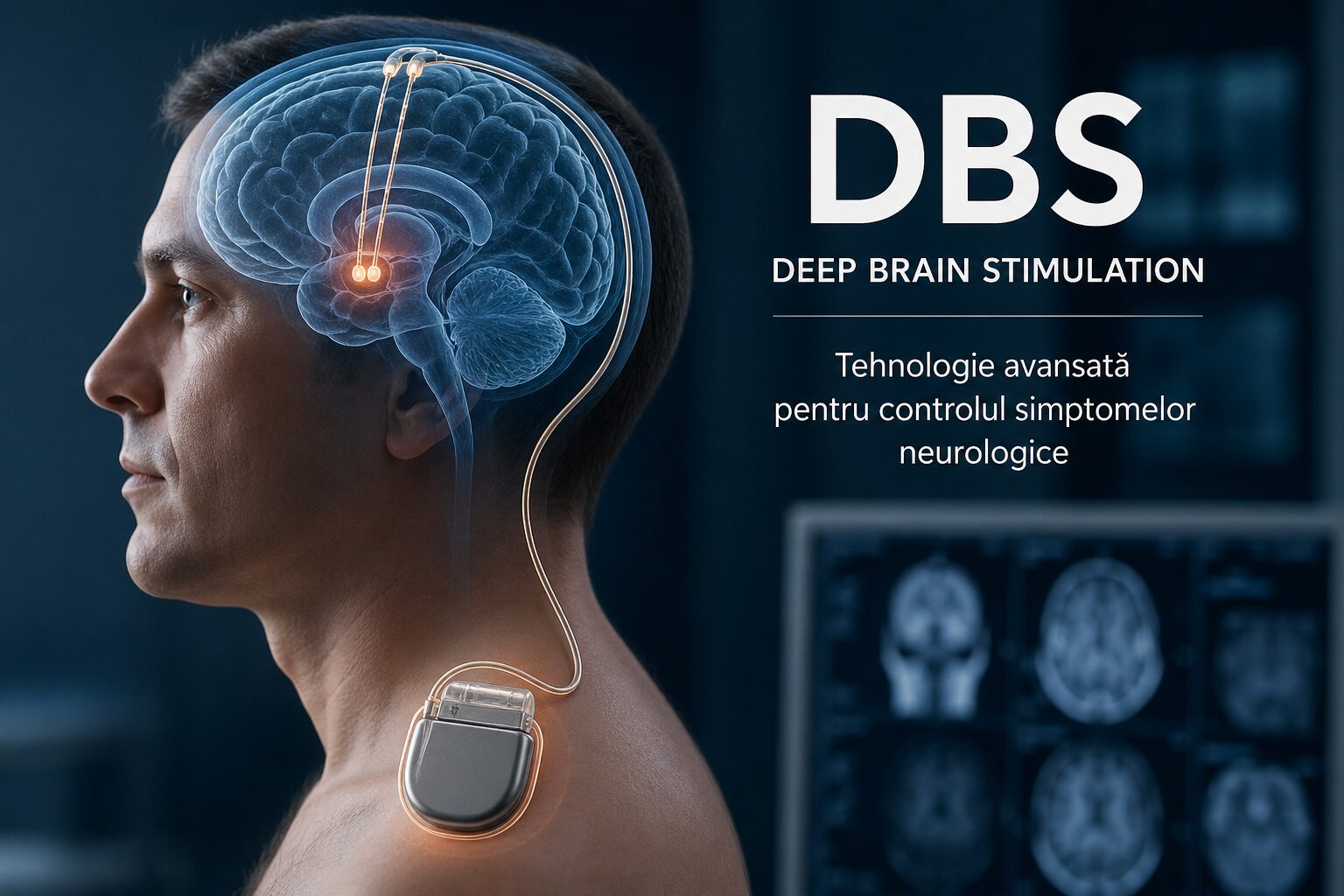
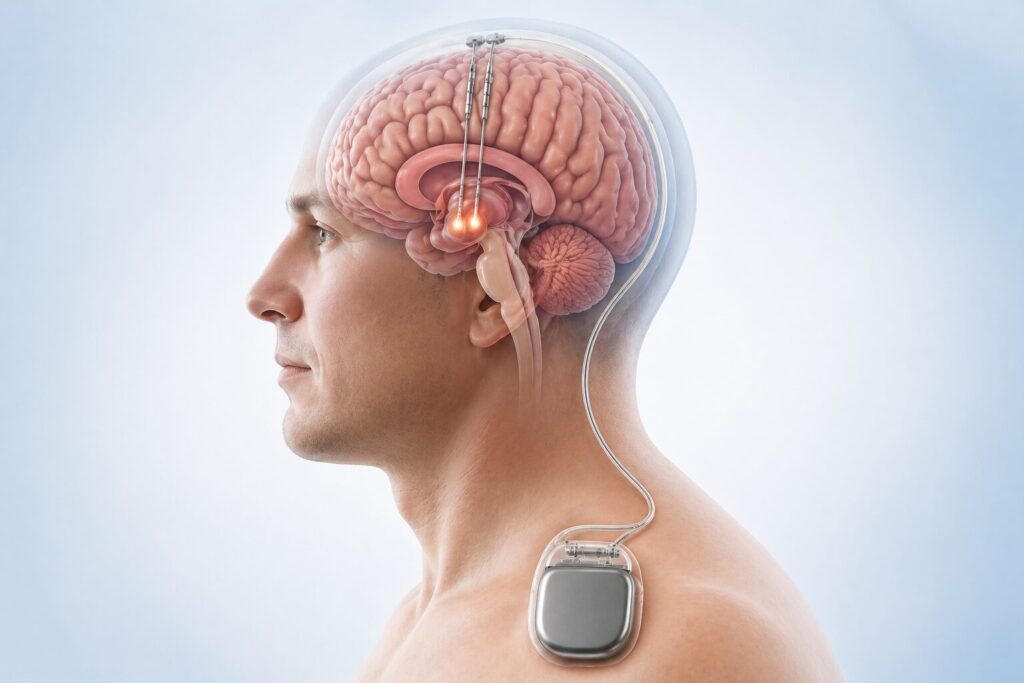
Stimularea cerebrală profundă (DBS – Deep Brain Stimulation) este o procedură de neurochirurgie funcțională utilizată pentru controlul simptomelor în boli neurologice în care tratamentul medicamentos nu mai este suficient. Tehnica presupune implantarea unor electrozi în zone precise ale creierului, conectați la un generator de impulsuri (similar unui pacemaker) care transmite semnale electrice controlate pentru a modula activitatea neuronală.
Ce este DBS și cum funcționează
DBS nu vindecă boala de bază, însă reduce semnificativ simptomele prin reglarea circuitelor neuronale implicate în controlul mișcării. Spre deosebire de procedurile lezionale, nu distruge țesut cerebral, este reversibilă și ajustabilă în timp, prin programarea parametrilor de stimulare.
Indicații: pentru ce afecțiuni este recomandată
DBS este indicată în special pentru:
- Boala Parkinson – tremor, rigiditate, bradikinezie, fluctuații motorii
- Tremor esențial – tremor invalidant rezistent la tratament
- Distonie – contracții musculare involuntare
În cazuri selectate, poate fi utilizată și în epilepsie farmacorezistentă sau alte tulburări neurologice.
Cum se desfășoară intervenția
Procedura are mai multe etape standardizate:
- Planificare imagistică (RMN/CT) pentru localizarea precisă a țintei
- Implantarea electrozilor prin tehnici stereotactice
- Testare intraoperatorie pentru validarea poziției
- Implantarea generatorului subcutanat (toracic)
- Programarea dispozitivului postoperator
În anumite situații, o parte a intervenției se realizează cu pacientul treaz pentru evaluare funcțională în timp real.
Beneficii și rezultate
- reducerea tremorului și a rigidității
- control mai bun al mișcărilor
- scăderea dozelor de medicație
- îmbunătățirea calității vieții
Rezultatele depind de selecția corectă a pacientului și de experiența echipei medicale.
Riscuri și limitări
Ca orice intervenție neurochirurgicală, DBS implică riscuri:
- infecție sau complicații ale dispozitivului
- hemoragie intracraniană (rar)
- eficiență variabilă în funcție de patologie și stadiu
De aceea, evaluarea este realizată de o echipă multidisciplinară (neurolog + neurochirurg).
Cine realizează DBS în România
În România, DBS este disponibilă în centre specializate de neurochirurgie. Procedura este realizată de Dr. Sebastian Pavel, în cadrul BRAIN Institute, unde se utilizează tehnici moderne de neurochirurgie minim invazivă și protocoale avansate de tratament.
Când ar trebui să iei în calcul DBS
DBS devine o opțiune atunci când:
- simptomele nu mai sunt controlate medicamentos
- apar efecte adverse semnificative la tratament
- boala afectează activitățile zilnice și autonomia
Decizia se ia individual, după evaluare clinică și imagistică completă.
Întrebări frecvente despre DBS (stimulare cerebrală profundă)
DBS vindecă boala Parkinson?
Nu. DBS nu vindecă boala, dar poate reduce semnificativ simptomele precum tremorul, rigiditatea și mișcările lente, îmbunătățind calitatea vieții pacientului.
Intervenția DBS este periculoasă?
Ca orice intervenție pe creier, există riscuri, însă în centre specializate acestea sunt reduse. Complicațiile majore sunt rare și includ hemoragii sau infecții.
Pacientul este treaz în timpul operației?
În multe cazuri, da. O parte din intervenție se face cu pacientul treaz pentru a testa în timp real poziția electrozilor și efectul stimulării.
Cât durează recuperarea după DBS?
Recuperarea inițială durează câteva zile, însă reglarea optimă a dispozitivului poate dura câteva săptămâni sau luni.
Cât ține bateria dispozitivului DBS?
Bateria poate dura între 3 și 5 ani (sau mai mult, în funcție de model), după care trebuie înlocuită printr-o procedură simplă.
DBS este o soluție pentru orice pacient?
Nu. Este indicată doar pacienților atent selectați, după evaluare neurologică și neurochirurgicală completă.
Unde se face DBS în România?
Intervenția este realizată în centre specializate, Dr. Sebastian Pavel în cadrul BRAIN Institute.
Concluzie
Stimularea cerebrală profundă (DBS) reprezintă una dintre cele mai avansate opțiuni terapeutice din neurochirurgia modernă. Pentru pacienții corect selectați, poate oferi control real al simptomelor, reducerea dependenței de medicație și o îmbunătățire semnificativă a calității vieții.