Specialitate: Anestezie și terapie intensivă
Sedare terapie intensivă este un subiect care provoacă adesea teamă și multe întrebări. Când o persoană dragă ajunge la ATI, familia poate auzi că pacientul este „sedat” și poate înțelege greu ce înseamnă acest lucru în practică. Pentru mulți, termenul sună alarmant, însă în realitate sedarea este o măsură medicală folosită frecvent pentru a proteja pacientul, pentru a-i reduce suferința și pentru a permite efectuarea în siguranță a unor tratamente esențiale.
În acest articol explicăm, pe înțelesul tuturor, ce presupune sedarea în terapie intensivă, de ce este necesară, cât poate dura, cum este monitorizată și ce ar trebui să știe familia. Scopul este unul informativ: să clarifice, să reducă anxietatea și să ofere repere corecte într-un moment dificil.
Ce este sedarea în terapie intensivă
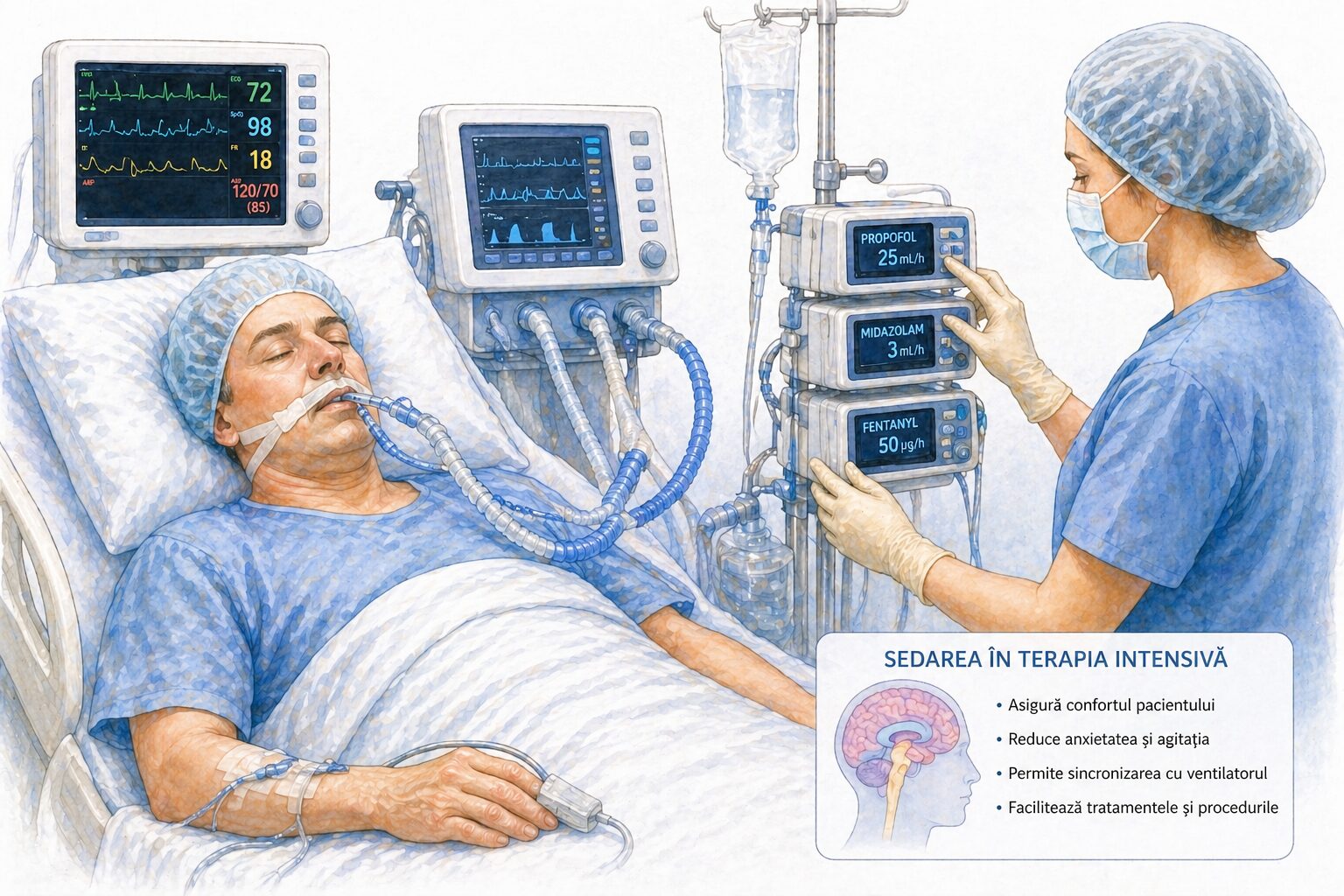
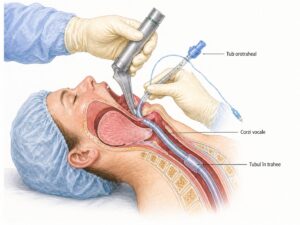
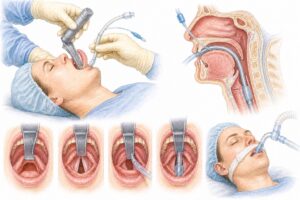
Sedarea în terapie intensivă reprezintă administrarea controlată de medicamente care reduc nivelul de conștiență, anxietatea, agitația și disconfortul pacientului. Sedarea nu înseamnă același lucru pentru toți pacienții și nu are mereu aceeași intensitate. Uneori este ușoară, astfel încât pacientul poate răspunde la stimuli sau poate deschide ochii. Alteori este mai profundă, mai ales atunci când starea generală este gravă sau când anumite proceduri o impun.
Este important de înțeles că sedarea nu este aplicată „ca să doarmă pacientul” pur și simplu, ci pentru un scop medical precis. În ATI, corpul trece adesea printr-un stres major: insuficiență respiratorie, infecții severe, traumatisme, intervenții chirurgicale complexe sau alte afecțiuni critice. În astfel de situații, liniștirea organismului și reducerea consumului de energie pot face parte din îngrijirea necesară.
Când este necesară sedare terapie intensivă
Decizia de a folosi sedare terapie intensivă aparține echipei medicale și depinde de starea pacientului. Cele mai frecvente situații includ:
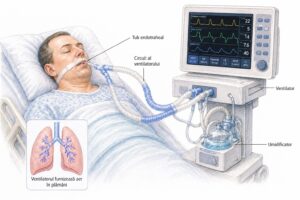
- Ventilația mecanică – atunci când pacientul este intubat și conectat la aparatul de respirație, sedarea poate fi necesară pentru confort și pentru adaptarea la ventilator.
- Agitația severă – un pacient confuz sau foarte agitat se poate răni, poate smulge sonde sau poate împiedica tratamentul.
- Durerea intensă – deși sedarea nu este același lucru cu tratamentul durerii, cele două pot fi asociate în funcție de nevoie.
- Proceduri invazive – anumite manevre sau tratamente necesită imobilitate și toleranță mai bună.
- Protejarea creierului sau a altor organe – în unele cazuri grave, reducerea stimulilor și a consumului metabolic poate ajuta în managementul pacientului critic.
Nu toți pacienții internați la ATI sunt sedați. Unii sunt conștienți, comunică și respiră fără ajutor major. Alții au nevoie de sedare doar temporar, pentru câteva ore sau zile.
Sedarea este același lucru cu anestezia sau coma?
Nu. Aceasta este una dintre cele mai frecvente confuzii. Sedarea, anestezia generală și coma sunt lucruri diferite.
Sedarea este controlată și ajustată continuu. Nivelul ei poate fi crescut sau scăzut în funcție de starea pacientului și de obiectivele tratamentului.
Anestezia generală este folosită în special în sala de operație, pentru intervenții chirurgicale, și are alte scopuri și protocoale.
Coma este o stare patologică, produsă de o boală sau o leziune, nu de administrarea intenționată a unor medicamente sedative.
Pe scurt, un pacient sedat nu este neapărat „în comă”. Echipa ATI urmărește exact cât de profundă este sedarea și o adaptează permanent.
Cum este monitorizat pacientul sedat
Un aspect esențial este că sedarea în ATI nu se face niciodată „la întâmplare”. Pacientul este monitorizat atent, iar tratamentul este ajustat în funcție de evoluție.
În general, echipa medicală urmărește:
- respirația și oxigenarea;
- tensiunea arterială și pulsul;
- nivelul de conștiență și reacția la stimuli;
- durerea și gradul de confort;
- funcția rinichilor, ficatului și a altor organe;
- semnele de agitație, delir sau suprasedare.
În multe situații, medicii încearcă să folosească nivelul minim de sedare necesar. Acest lucru ajută la o recuperare mai bună și poate permite evaluarea neurologică mai clară a pacientului.
Cât durează sedarea în terapie intensivă
Durata poate varia foarte mult. Uneori sedarea durează doar pe parcursul unei proceduri sau câteva ore după o intervenție. În alte cazuri, poate fi necesară mai multe zile. Totul depinde de boala de bază, de răspunsul la tratament și de nevoia de suport respirator sau hemodinamic.
Familia întreabă frecvent: „Când va fi trezit?” Răspunsul corect este că trezirea nu se face după un calendar fix, ci atunci când starea pacientului permite. Dacă problema principală se ameliorează, medicii pot reduce treptat sedarea pentru a observa cum reacționează pacientul, cum respiră și cât de bine tolerează tratamentul.
Uneori, după oprirea sedării, pacientul nu se trezește imediat. Acest lucru nu înseamnă automat o complicație gravă. Unele medicamente au efect prelungit, mai ales în funcție de vârstă, funcția ficatului, rinichilor și severitatea bolii.
Ce medicamente se pot folosi pentru sedare terapie intensivă
Există mai multe tipuri de medicamente care pot fi folosite pentru sedare terapie intensivă. Alegerea lor depinde de obiectivul tratamentului, de starea respiratorie și circulatorie a pacientului, de vârstă și de alte boli asociate.
Unele medicamente reduc anxietatea și induc somnolență, altele sunt folosite pentru controlul durerii, iar uneori se combină pentru efect optim. Pentru pacient și familie, nu denumirea medicamentului este cea mai importantă, ci faptul că administrarea se face controlat, sub supraveghere continuă.
În ATI, tratamentul este personalizat. Ce este potrivit pentru un pacient poate să nu fie potrivit pentru altul. De aceea, comparațiile între cazuri sunt rar utile.
Care sunt beneficiile sedării în ATI
Deși poate părea înfricoșătoare, sedarea are beneficii importante atunci când este indicată corect:
- reduce anxietatea și senzația de sufocare;
- crește confortul pacientului;
- permite ventilația mecanică în condiții mai bune;
- scade riscul de mișcări periculoase sau de autoaccidentare;
- ajută echipa medicală să aplice tratamentele necesare;
- poate reduce stresul fizic într-o perioadă critică.
Pentru familie, poate fi greu să vadă pacientul adormit, conectat la aparate și aparent absent. Totuși, în multe situații, aceasta este forma prin care organismul este protejat și susținut până când tratamentul începe să își facă efectul.
Riscuri și efecte adverse posibile
Ca orice intervenție medicală, sedarea nu este lipsită de riscuri. Totuși, în ATI, aceste riscuri sunt atent cântărite în raport cu beneficiile.
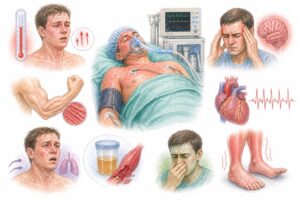
Printre efectele nedorite posibile se numără:
- scăderea tensiunii arteriale;
- modificări ale respirației, motiv pentru care monitorizarea este esențială;
- trezire întârziată după oprirea medicației;
- confuzie sau delir la unii pacienți;
- slăbiciune musculară în contextul bolii critice și al imobilizării prelungite.
Este important de spus că multe dintre aceste probleme nu apar doar din cauza sedării, ci și din cauza bolii grave care a dus la internarea în terapie intensivă. De aceea, medicii evaluează constant dacă nivelul de sedare este potrivit și dacă poate fi redus.
Poate pacientul să audă sau să simtă ceva?
Uneori da, alteori nu, în funcție de profunzimea sedării. Unii pacienți își amintesc fragmente de voci, atingere sau anumite senzații. Alții nu își amintesc nimic. Chiar și atunci când pare că nu reacționează, este util ca familia să vorbească liniștit, clar și calm, dacă regulile secției permit vizita sau contactul.
Tonul blând și prezența familiară pot avea un efect liniștitor. Nu este nevoie de conversații lungi. Câteva cuvinte simple, rostite cu calm, pot conta.
Ce trebuie să știe familia despre comunicarea cu echipa ATI
În contextul unei internări la terapie intensivă, familia trece prin mult stres. Întrebările sunt firești și importante. Cele mai utile discuții cu echipa medicală sunt cele clare și orientate spre situația concretă a pacientului.
Puteți întreba:
- de ce este necesară sedarea în acest moment;
- care este obiectivul ei principal;
- dacă nivelul de sedare este temporar sau poate dura mai mult;
- cum este monitorizat pacientul;
- ce semne arată o posibilă ameliorare.
Este bine de știut că evoluția în ATI se poate schimba de la o zi la alta. Uneori, sedarea este redusă progresiv. Alteori, trebuie reluată sau crescută dacă starea pacientului se agravează sau dacă apar proceduri noi. Aceste ajustări nu înseamnă automat că „s-a întâmplat ceva rău”, ci fac parte din îngrijirea adaptată continuu.
Cum decurge trezirea după sedare
Trezirea poate fi treptată. Pacientul poate deschide ochii, poate răspunde simplu la comenzi sau poate avea momente de somnolență alternând cu momente de luciditate. Uneori apare dezorientare temporară. Mediul ATI este intens, cu lumini, sunete și multe proceduri, iar revenirea completă poate necesita timp.
După sedare prelungită, recuperarea poate include și readaptare fizică și psihică. Unii pacienți au nevoie de sprijin pentru mobilizare, alimentație, somn și orientare. Acest lucru nu este neobișnuit și nu trebuie interpretat imediat ca un semn de afectare permanentă.
Sedare terapie intensivă: ce este important să rețineți
Sedare terapie intensivă este o intervenție medicală folosită pentru confortul și protecția pacientului critic. Nu este sinonimă cu coma și nu se aplică fără motiv. Ea este indicată atunci când starea pacientului, ventilația mecanică, durerea, agitația sau anumite proceduri o fac necesară.
Pentru familie, cel mai important este să înțeleagă că sedarea face parte adesea din tratamentul de susținere și că este atent monitorizată de echipa ATI. Nivelul și durata ei diferă de la un caz la altul. Dacă aveți nelămuriri, cereți explicații clare medicului curant sau personalului din secție. Informația corectă poate reduce teama și vă poate ajuta să traversați mai echilibrat această perioadă dificilă.
Întrebări frecvente despre sedarea în terapie intensivă
Este sedarea în ATI periculoasă?
Are riscuri, ca orice tratament, dar este folosită doar când beneficiile sunt importante și pacientul este monitorizat continuu.
Pacientul sedat simte durere?
Sedarea și controlul durerii sunt evaluate separat. Dacă este nevoie, se administrează și tratament pentru durere.
Cât timp poate rămâne un pacient sedat?
De la câteva ore la mai multe zile, în funcție de boala de bază și de evoluția din ATI.
După oprirea sedării, pacientul se trezește imediat?
Nu întotdeauna. Trezirea poate dura, mai ales după sedare prelungită sau în boli severe.
Poate familia să vorbească cu pacientul sedat?
Da, dacă regulile secției permit. Vocea calmă și prezența familiei pot fi utile.
Sedarea înseamnă că starea este fără speranță?
Nu. De multe ori, sedarea este o parte necesară a tratamentului și a susținerii funcțiilor vitale.